Опитните лекари познават всички видове хипоксия. Това патологично състояние е в основата на развитието на много заболявания. Хипоксията е намаляване на кислорода в тъканите. Всичко това се отразява в състоянието на жизнено важните органи (мозъка, гръбначния стълб, сърцето, бъбреците).
Какви видове хипоксия са
Има няколко вида на това заболяване. Хипоксията е ендогенна (поради вътрешни фактори) и екзогенна. Ендогенната хипоксия е разделена на следните видове:
- дишане;
- сърдечна (циркулаторна);
- кръв (хемичен);
- товар;
- кърпа;
- субстрат;
- смесена.
Един тип екзогенна хипоксия е създаден от човека. Степента на развитие на това състояние е различна. В зависимост от това се разграничават следните видове кислородно гладуване:
- миг;
- остра;
- подостър;
- хронична.
Моменталното гладуване се характеризира с бързо развитие (в рамките на 1-3 минути). Продължителността на острата форма на хипоксия е по-малко от 2 часа. Субакутна форма на недостиг на кислород се развива в рамките на 3-5 часа. Хронично може да се случи месеци и дори години. Тази патология протича в 2 етапа.
Първият етап се характеризира с повишено дишане и сърдечен ритъм, както и преразпределение на кръвния поток. В отговор на липсата на кислород се образуват повече червени кръвни клетки и хемоглобин, което допринася за увеличаване на кислородния капацитет на кръвта. Това е защитна реакция на организма. На етапа на декомпенсация се засягат различни органи.
Има и хипоксия лека, умерена, тежка и критична степен. В първия случай по време на тренировка се появяват признаци на липса на кислород. Критичната степен на хипоксия може да причини шок или кома. Смъртта е възможна.
Екзогенна форма на хипоксия
Причините за тази патология са различни. Много често се развива хипоксична хипоксия. В противен случай тя се нарича външна. Това състояние се дължи на ниската концентрация на кислород в околния въздух. При дишане кръвта не е наситена с кислород. Има 3 вида екзогенна хипоксия:
- хипербарна;
- nORMOBARIC;
- хипобарова.
Основата на това разделяне е нивото на кислородно налягане. Тя може да остане нормална, ако човек е в затворено, затворено пространство (мини, кладенци). Намаляване на рО2 се наблюдава при изкачване на височина. Колкото по-високо е нивото на човека над морското равнище, толкова по-малко кислород е във въздуха.
Катерачи, пилоти, парашутисти, планински обитатели, туристи често се сблъскват с този проблем. В този случай хипоксията може да предизвика горска (надморска височина) болест. При летене на самолети без специални кислородни маски може да настъпи остро кислородно гладуване. По-рядко се срещат ситуации, когато налягането на кислорода е повишено.
Това е възможно при използване на медицинско оборудване. Повреда или неизправност на апарата по време на хипербарична оксигенация води до излишък на кислород, който има токсичен ефект върху тялото. Лицата, живеещи в мегаполиси и близо до промишлени предприятия, често срещат хронична екзогенна хипоксия. Кислороден гладпоради екзогенни фактори, проявяващи се със следните характеристики:
- виене на свят;
- главоболие;
- загуба на съзнание;
- синя кожа.
Жителите на планините развиват адаптивни реакции. Това осигурява адаптация на тялото към хипоксия.
Какво е различна циркулационна хипоксия
Много заболявания на сърдечно-съдовата система са придружени от хипоксия. Различават се следните причини за липса на кислород:
- намаляване на обема на циркулиращата кръв;
- повишен вискозитет на кръвта;
- тежка дехидратация;
- наличието на кръвни съсиреци;
- венозна конгестия.
Недостигът на кислород е локален и широко разпространен. Всичко зависи от степента на нарушения на кръвообращението. Само един орган може да пострада. В основата на развитието на тази форма на хипоксия са следните патологични процеси: конгестия и исхемия. Исхемичният тип хипоксия се развива, когато обемът на кръвта попада в органа намалява.
Причината може да бъде инфаркт, сърдечна склероза, лява вентрикуларна недостатъчност, шок, рязък спад на кръвното налягане, вазоконстрикция. В същото време, насищането на кислород в кръвта е нормално. Застойна хипоксия е следствие от намаляване на скоростта на кръвния поток.Това е възможно при неуспех на дясната камера, тромбофлебит на долните крайници.
Развитието на тъканна хипоксия
Тъканната форма на кислородно гладуване на тъканите се причинява от разпадането на окислителните процеси. В същото време, тъканите и органите се снабдяват с кислород в достатъчно количество. В основата на развитието на тази патология е намаляването на активността на ензимите. Има няколко причини за тъканна хипоксия. Съществуват следните етиологични фактори в развитието на тази патология:
- липса на витамини в организма (тиамин, рибофлавин, никотинова киселина);
- отравяне с цианид, алкохол, етер или уретан;
- отравяне с лекарства (барбитурати);
- висока доза наркотици;
- излагане на бактериални токсини;
- хипертиреоидизъм;
- облъчване;
- тежки инфекциозни заболявания;
- отравяне на организма с продукти от протеинов метаболизъм;
- крайно изчерпване на тялото (кахексия).
Тъканната хипоксия може да се развива постепенно за дълго време.
Други форми на хипоксия
Често се развива хемичен тип кислородно гладуване на тъканите. Ако тъканната хипоксия е причинена от намаляване на активността на ензимната система, то в тази ситуация причината се крие в промяната в състава на самата кръв. Основната причина е намаляване на концентрацията на хемоглобина. Това е възможно на фона на анемията. Известно е, че кръвният хемоглобин пренася кислород. Недостигът му води до намаляване на тъканното кислородно насищане.
Намаляването на нивото на полезния хемоглобин е възможно при отравяне с въглероден окис, нитрати, сяра.
Предразполагащите фактори включват пушене, вдишване на отработени газове, вдишване на дим по време на пожар. Лекарственото отравяне може да причини хипоксия. Понякога се развива хипоксия на субстрат. Когато получава достатъчно количество кислород, но има недостиг на хранителни вещества, които трябва да се окисляват с кислород.
Това видео описва хипоксията и нейните последствия:
Това е възможно при диабет, продължително гладуване или стриктна диета. Често се развиват хипоксични натоварвания. Това е свързано с увеличаване на търсенето на кислород в клетките. Често това се наблюдава на фона на тиреотоксикоза или при тежък физически труд. Липсата на кислород може да бъде изпитана от плода по време на бременност. По този начин кислородното гладуване на тъканите е признак за най-различни патологии.
Хемичната хипоксия е един от видовете хипоксия, която е преди всичко патологичен процес, характеризиращ се с кислородно гладуване на определени клетки и органични системи на тялото. Причините за това състояние могат да бъдат доста разнообразни и ще зависят от вида на хипоксията и от системата на тялото, върху която тя засяга.
Видове патологичен процес
В момента няма една класификация на този патологичен процес, но най-често те използват създадената въз основа на механизмите и причините за развитие. Въз основа на тази класификация има такива видове, като:
- Хипоксия екзогенна. Той включва два вида: хипоксичен и хипероксичен. Този тип кислородно гладуване се развива, когато съдържанието на кислород във въздуха, вдишвано от тялото, се променя под въздействието на външни условия и когато барометричното налягане се промени.
- Дихателна хипоксия, която се нарича дихателна. Тя се развива, когато има нарушение на проникването на кислород в кръвта през дихателните пътища на човек. Това може да се случи поради нарушаване на структурата на дихателния апарат, неговата патология, например, с частична обструкция на пътеките с тумор, чужди тела или повръщане. Такива вариации на заболяването водят до увреждане на структурите на белите дробове, като бронхите, при различни респираторни заболявания. В допълнение, дихателната хипоксия може да предизвика нарушения в нервната регулация на дихателните процеси на тялото.
- Сърдечно-съдова или циркулаторна хипоксия. Той е разделен на два вида: исхемичен и застой.
- Хемик, това е кръв.
- Тъкан. Възниква в резултат на нарушена способност на тъканите да абсорбират кислород. Това обикновено се дължи на нарушаване на процесите на естествено биологично окисление. От медицинската практика е известно, че такова проявление е характерно за различни отравяния с цианид.
- Субстратна хипоксия. Това се случва със значителен недостиг на субстрати от различен вид в човешкото тяло.
- Натоварване с хипоксия. По друг начин, тя се нарича също претоварване поради факта, че тя се среща в тъканите, които понастоящем са натоварени по някаква причина.
- Смесени. Това е една от най-често срещаните форми. Това е комбинация от няколко вида (две или повече).
Съществуват и други класификации, например: класификация според характера на курса, разпространение, степен на тежест в човешкото тяло и други характеристики.
Хемична хипоксия
Поради намаляването на съдържанието на кислород в кръвта започва развитието на хемична хипоксия. Такова намаляване на кислорода може да има различни причини, например, анемия или хидремия може да послужи като спусък. Последното показва състояние, при което водното съдържание се увеличава в кръвта и по тази причина, специфичната концентрация на кръвните клетки, еритроцитите, намалява.
Поради някаква причина хемоглобиновите клетки могат да загубят способността си да транспортират правилното количество кислород към тъканите. Това може да се случи, когато различни видове отравяне съединения. Едно такова опасно съединение е въглероден оксид, с други думи, въглероден диоксид.
Всичко това води до намаляване на съдържанието на кислород в кръвта, както артериално, така и на венозно, а кислородната артериовенозна разлика намалява.
Симптоми на хемична хипоксия
Симптомите на хемична хипоксия, като всеки друг, не се появяват веднага, те започват да се проявяват само когато болестта стане по-продължителна. Това е възможно в острата фаза на развитие, която може да продължи от 2 до 3 часа, и в този случай могат да се отбележат един или други симптоми на заболяването, за да се осигури първа помощ на човек.
Началото на симптомите е признак, че ако помощта бъде предоставена своевременно, тогава пациентът ще увеличи вероятността за оцеляване, докато в случай на мълния, смъртта може да настъпи в рамките на 2 минути.
Симптомите на хипоксия на кръвта може да се нарече поредица от прояви на това патологично състояние на тялото. Сред тях могат да бъдат такива прояви като:
- сънливост и летаргия;
- главоболие и замаяност;
- шум в ушите;
- забавяне, което се дължи на факта, че мозъкът страда от липса на кислород;
- нарушаване на съзнанието;
- неволно отделяне на урина и фекалии (дефекация);
- гадене и повръщане;
- разстройство на движението;
- конвулсивни състояния, често предвещаващи началото на последния етап от процеса.
От друга страна, всички тези симптоми могат да бъдат предшествани от състояние, подобно на еуфорията, така че човек не винаги може да осъзнае, че им се случва нещо лошо, което може да доведе до сериозни последствия, дори до смърт.
Симптомите се проявяват най-добре в хроничната форма на хемична хипоксия поради факта, че в този случай развитието на този патологичен процес ще настъпи в продължителен период от време, от 1 до 2 месеца или повече.
Лечение на хипоксия на кръвта
Както беше отбелязано по-рано, навременното предоставяне на първа помощ на човек увеличава шансовете му за оцеляване. Но не забравяйте за необходимостта от професионално лечение в амбулаторни или амбулаторни условия.
На първо място, човек трябва да се свърже с лекаря си, да му обясни какво го притеснява, какво свързва състоянието му и колко време се е случило. Всички лекарства могат да се предписват само от специалист и само той може да определи правилната доза и да обясни процеса на приемане на дадено лекарство, било то таблетки или друга форма.
Лечението се развива индивидуално във всеки отделен случай, като се отчитат механизмите на този патологичен процес и зависи от тежестта на неговата проява.
Съществуват редица принципи, на които лекарите разчитат, когато предписват терапия на пациенти:
- Необходимостта да се подобри доставката на кислород до тъканите на тялото и последващото му освобождаване, което се случва през дихателната система на човека, кръвообращението и други процеси. В този случай такива лекарствакато аналептици и кардиотоници.
- Увеличаване на резистентността на организма към хипоксия и намаляване на кислородната потребност на клетките от различни тъкани. За това може да се предпишат успокоителни, хапчета за сън. наркотициантиадренергични лекарства.
- Образование и опазване на макрогерите. Тук могат да се използват пентоксил, аскорбинова киселина, тиамин, глутатион.
- Нормализиране на клетъчната мембрана, нивото на киселинност, електролитен метаболизъм. За постигане на тази цел се предписват калиев хлорид, магнезиев хлорид и глюкокортикоиди.
Видео за хипоксията и нейните последствия за човешкото тяло:
Но в никакъв случай не трябва да забравяме за мерки за предотвратяване на хипоксия.
Един от най-важните елементи на хомеостазата на висшите животни и хората е кислородната хомеостаза. Неговата същност е създаването и поддържането на еволюционно фиксирано оптимално ниво на кислородно напрежение в структурите, осигуряващи отделянето на енергия и нейното използване.
Кислородната хомеостаза се създава и поддържа от дейността на системата, която осигурява на организма кислород, включително външно дишане, кръвообращение, кръвно, тъканно дишане и неврохуморални регулаторни механизми.
При нормални условия ефективността на биологичното окисление съответства на функционалната активност на органите и тъканите. Ако тази кореспонденция е нарушена, възниква състояние на енергиен дефицит, водещо до различни заболявания, включително смърт на тъкани. Недостатъчно енергийно снабдяване с жизнени процеси и е в основата на състоянието, наречено хипоксия.
Хипоксия (кислородно гладуване, недостиг на кислород) е типичен патологичен процес в резултат на недостатъчно биологично окисление и произтичащата от това енергийна несигурност на жизнените процеси. Тъй като редица органи и системи (дихателни органи, сърдечно-съдова система, кръв и др.) Участват в осигуряването на тъкани с кислород, дисфункцията на всяка от тези системи може да доведе до развитие на хипоксия. Дейностите на тези системи се регулират и координират от централната нервна система, предимно мозъчната кора. Следователно нарушаването на централната регулация на тези системи води и до развитие на кислородно гладуване. Хипоксията е патогенетичната основа на различни патологични състояния и заболявания. При всеки патологичен процес е налице хипоксия. Тъй като смъртта е упорито прекратяване на спонтанното кръвообращение и дишането, това означава, че в края на всяка смъртоносна болест, независимо от причините, настъпва остра хипоксия. Умирането на тялото винаги е придружено от пълна хипоксия с развитието на хипоксична некробиоза и клетъчна смърт. Киселинното гладуване често е най-близката причина за разстройството, тъй като кислородните запаси във висшите организми са ограничени: при хората приблизително 2-2,5 литра.Тези кислородни резерви, дори и напълно използвани, са достатъчни само за няколко. минути, но дисфункцията настъпва, когато все още има значително съдържание на кислород в кръвта и тъканите.
Класификация на хипоксията. (Таблица 1)
В зависимост от причините и механизмите на развитие се отличават следните основни типове хипоксия.
I. Екзогенна хипоксия, възникваща от излагане на външни фактори на системата за снабдяване с кислород - промени в съдържанието на кислород в вдишания въздух, промени в общото барометрично налягане:
А) хипоксичен (хипо- и нормобаричен),
Б) хипероксични (хипер-и нормобарични).
2) дихателна (дихателна);
3) кръвообращението (сърдечносъдово) - исхемично и конгестивно;
4) хемичен (кръвен): анемичен и поради инактивиране на хемоглобина;
5) тъкан (първична тъкан): в нарушение на способността на тъканите да абсорбират кислород, или дисоциация на окисление и фосфорилиране (хипоксия на дисоциация).
6). Субстрат (с недостиг на субстрати).
7) Претоварване ("хипоксично натоварване") с нарастващо натоварване на системата за подаване на кислород.
8) Смесен.
Потокът от хипоксия отделя:
А) светкавица (експлозивна), с продължителност няколко десетки секунди, б) остра - десетки минути, в) подостра - часове, десетки часове, г) хронични - седмици, месеци, години.
Според разпространението има: а) обща хипоксия и б) регионална; по тежест: а) лека, б) умерена, в) тежка, г) критична (фатална) хипоксия.
Таблица 1
^ КЛАСИФИКАЦИЯ НА ХИПОКСИ
| принципи класификация | Видове хипоксия |
| етиология патогенеза | екзогенна
|
| Дихателни (дихателни) |
|
| Сърдечно-съдови (циркулярни) А) исхемичен, b) застой |
|
| Хемична (кръвна) А) анемична, б) поради инактивиране на хемоглобина |
|
| Тъкан (първична тъкан) А) в нарушение на способността на клетките да абсорбират кислород; Б) при дисоцииране на окислението и фосфорилирането (разединяване на хипоксия) |
|
| субстрат |
|
| Претоварване (хипоксично натоварване) |
|
| смесен |
|
| ^ Степен на развитие и продължителност | а) светкавица (експлозив), Б) остра, В) подостра, г) хронична |
| преобладаване | А) общо, б) регионално |
| ^ Тежест | А) светлина, б) умерена, в) тежка, D) критичен (смъртоносен) |
Характеристики на някои видове хипоксия
Хипоксична хипоксия
А) Хипобарична.
Това се случва, когато парциалното налягане на кислорода в инхалирания въздух намалява, в разредена атмосфера. Среща се при изкачване на планини (планинска болест) или при полети с въздухоплавателни средства (височинна болест, пилотна болест). Основните фактори, причиняващи патологични промени, са: 1) намаляване на парциалното налягане на кислорода във въздуха, който дишаме (хипоксия); 2) намаляване на атмосферното налягане (декомпресия или дисбаризъм). По време на хипоксичната хипоксия, кислородното напрежение в артериалната кръв, насищането на хемоглобина с кислород и общото му съдържание на кръв се намаляват. Хипокапнията, която се развива във връзка с компенсаторна хипервентилация на белите дробове, също може да има отрицателен ефект. Тежка хипокапния води до влошаване на кръвоснабдяването на мозъка и сърцето (вазоконстрикция), дихателната алкалоза. Респираторната алкалоза се компенсира от повишеното отделяне на бикарбонатния анион от бъбреците и поддържането на електронейтралност на урината се осигурява от приема на натриев катион; съдържанието на натрий в тялото намалява, което води до намаляване на обема на извънклетъчната течност до хиповолемия, а електролитният баланс в вътрешната среда на организма е нарушен. В тези случаи добавянето към вдишвания въздух на малки количества въглероден диоксид, елиминиращо хипокапнията, може значително да облекчи състоянието.
Б) Нормобаричен.
Развива се в случаите, когато общото барометрично налягане е нормално, но парциалното налягане на кислорода в инхалирания въздух се понижава; възниква главно в производствени условия - работа в мини, проблеми в системата за снабдяване с кислород на пилотската кабина на въздухоплавателно средство, в подводни лодки, по време на операция, ако анестезиращото дихателно оборудване не работи, остава в малки защитни помещения и др. В тези случаи хипоксията може да се комбинира с хиперкапния. Умерената хиперкапния има благоприятен ефект (повишено кръвоснабдяване на мозъка и сърцето). Значителната хиперкапния е придружена от ацидоза, дисбаланс на йонния баланс и намаляване на артериалното насищане с кислород.
Критерии за хипоксична хипоксия: намаляване на рО2 в инхалирания въздух, намаляване на рО2 в алвеоларния въздух, намаляване на напрежението и съдържанието на кислород в артериалната кръв; хипокапния, редуваща се с хиперкапния; намаляване на общия въздушно-венозен градиент pO 2
^ Хипоксична хипоксия
А) Хипербарични.
Това се случва в условия на излишък на кислород ("глад сред изобилието"). "Излишният" кислород не може да се консумира за енергийни и пластмасови цели. Високото кислородно напрежение в кръвта и тъканите води до оксидативно разрушаване на вътреклетъчните митохондриални структури, което инхибира тъканното дишане, намалява ефективността на клетката при улавяне на свободна енергия по време на биологичното окисление; Настъпва инактивиране на много ензими, особено тези, съдържащи сулфхидрилни групи. Една от последиците от системната ферментопатия е спад в съдържанието на гама-аминобутират в мозъка, основният инхибиторен медиатор на сивото вещество, който причинява конвулсивен синдром на кортикален генезис. Високото кислородно напрежение в тъканите води до повишено образуване на свободни кислородни радикали, които нарушават образуването на дезоксирибонуклеинова киселина и по този начин нарушават вътреклетъчния синтез на протеини. Токсичният ефект на кислорода се проявява предимно в увреждане на тъканите, клетките, структурите на интерстициалната тъкан. Патологичните промени се проявяват главно в белодробния паренхим, в който кислородното напрежение и образуването на свободни радикали нарастват в най-голяма степен. Това води до дисфункция на елементите на респирон (структурно-функционални единици на белите дробове), възпалителни промени в белодробната тъкан и понякога некардиогенен белодробен оток, дифузна микроателектаза на белите дробове поради разрушаване на сърфактантната система чрез свободно-радикално окисление. Дишаща газова смес, парциалното налягане на кислорода, което е по-високо от 4416 mm Hg. Чл. води до тонично-клонични конвулсии и загуба на съзнание в рамките на няколко минути (усложнение на хипербарна оксигенация). Една от проявите на токсичното действие на кислорода по време на хипероксията е хиперкапния, която се проявява в резултат на потискане на външното дишане и намаляване на отделянето на СО2 през белите дробове, както и поради нарушаване на транспорта на CO2 от тъканите към белодробните капиляри и натрупването на СО 2 в тъканите, което е свързано с спазъм на малки артерии. и артериоли, причинени от хипероксия.
Хипероксията, особено хипербароксията, когато се използва неправилно, може да предизвика тежки нарушения като респираторна депресия, прекомерна хиперкапния и кислородна интоксикация. Потискането на външното дишане се проявява с рязко намаляване на обема на белодробната вентилация до прекратяване на дишането - „апнея на каротидните тела“ (синокаротидни зони). Последното е свързано с намаляване на възбудителната аферентация и активността на дихателните неврони на булеварден дихателен център и тяхното увреждане от кислородни радикали, въглероден диоксид в случай на прекомерна хиперкапния и микроциркулаторни нарушения в мозъчната тъкан.
Кислородна интоксикация може да се прояви в три клинични форми: общо токсични, белодробни и церебрални. Общата токсична форма настъпва при остра експозиция на висока степен на хипероксия, проявяваща се с мултиорганизъм на лезията. Миокардът е увреден (промяна на ЕКГ зъбите, екстрасистоли), спазми на периферните артерии, настъпва акропарестезия, намалява осмотичната резистентност на еритроцитите, фагоцитозата е отслабена, микроциркулацията в тъканите е нарушена. В белодробната форма, в допълнение към нарушенията на вентилацията, дразнене на лигавиците на дихателните пътища (сухота в устата, носна кухина, трахея, суха кашлица, болка и парене в гърдите), токсичен бронхит, намаляване на нивото на повърхностноактивното вещество, микро- и макротелектаза, намаляване на дихателната повърхност на белия дроб, увреждане на алвеоларно-капилярните мембрани, възможен некардиогенен белодробен оток. Когато мозъчната форма развива конвулсии, които се случват в две фази. В първата фаза се появява фибриларно мускулно потрепване на устните, клепачите, шията; възможно изтръпване на пръстите на ръцете и краката, потъмняване на очите, стесняване на зрителните полета, главоболие, гадене, повръщане. Във втората фаза - внезапно развитие на епилептични припадъци, загуба на съзнание, последваща амнезия. Крампите траят една или две минути, могат да се възобновят след кратка пауза.
Б) Нормобаричен.
Може да се развие като усложнение на кислородната терапия, когато дълго време се използват високи концентрации на кислород, особено при по-възрастни хора, които със стареене намаляват активността на антиоксидантната система, по-специално на ензимите.
По време на хипоксичната хипоксия, в резултат на повишаване на рО2, общият градиент на въздушния веноз р0 2 се увеличава в инхалирания въздух, но скоростта на транспортиране на кислород от артериалната кръв и скоростта на консумация на кислород от тъканите намаляват, окислените продукти се натрупват, киселинно-основното състояние на кръвта се променя.
^ Дихателна (белодробна, дихателна) хипоксия
Развива се в резултат на недостиг на газообмен в белите дробове, дължащ се на алвеоларна хиповентилация, нарушена вентилационно-перфузионна връзка, затруднено дифузия на кислорода. Това се наблюдава при заболявания на белите дробове, трахеята, бронхите, дисфункцията на дихателния център; с пневмоторакс, хидроторакс, хемоторакс, пневмония, белодробен емфизем, саркоидоза, белодробен азбестоза; механично препятствие за въздуха; локално запушване на белодробните съдове, вродени сърдечни дефекти, прекомерно белодробно шунтиране, недостатъчно образуване или нарушаване на свойствата на повърхностно активното вещество (повърхностно активно вещество, образувано в белите дробове и облицовка на алвеоларната стена). По време на дихателна хипоксия, в резултат на нарушен газообмен в белите дробове, намалява кислородното напрежение в артериалната кръв, настъпва артериална хипоксемия, в повечето случаи комбинирана с хиперкапния.
Сърдечно-съдова (циркулаторна) хипоксия
Среща се с нарушения на кръвообращението, водещи до недостатъчно кръвоснабдяване на органи и тъкани, недостатъчен транспорт на кислород до тъканите. Най-важният показател и патогенетична основа е намаляване на минималния обем на сърцето. Проявява се в две форми: исхемична и застояла. Причини: сърдечни нарушения в резултат на увреждане на сърдечния мускул (сърдечен удар, кардиосклероза), претоварване на сърцето, електролитен дисбаланс, екстракардиална регулация; действието на механични фактори, които възпрепятстват работата на сърцето (тампонада, облитерация на перитарната кухина); хиповолемия (масивна загуба на кръв, дехидратация от изгаряне, холера), спад в сърдечната дейност; прекомерно увеличаване на капацитета на съдовото легло поради нарушена вазомоторна регулация, съдова пареза, дефицит на катехоламин, глюкокортикоиди, което води до нарушение на съдовия тонус; нарушена микроциркулация, повишен вискозитет на кръвта и т.н., фактори, които пречат на движението на кръвта през капилярите. Комбинацията от много фактори се наблюдава при шок, остра сърдечносъдова недостатъчност.
По време на циркулаторна хипоксия, скоростта на транспортиране на кислород чрез артериална, капилярна кръв с нормално или намалено съдържание на кислород в артериалната кръв намалява, има намаление на тези показатели във венозната кръв и, следователно, увеличаване на венозно-артериалния и общия въздушен венозен кислороден градиент, висока артериовенозна кислородна разлика , Изключение: обикновено прекапиларно шунтиране, когато кръвта преминава от артериалната система към венозната система, заобикаляйки обменните микросудини, което води до много кислород във венозната кръв, въпреки че тъканите изпитват хипоксия.
^ Кръвна (хемична) хипоксия
Развива се с намаляване на кислородния капацитет на кръвта в две форми - анемична и инактивиране на хемоглобина. Причини: анемия, хидромия; влошаване на способността на хемоглобина да се свързва, транспортира и дава кислород на тъканите при качествени промени в хемоглобина, например, в случай на отравяне с въглероден монооксид с образуването на карбоксихемоглобин. Интоксикацията с въглероден окис е възможна при различни производствени условия. Въглеродният оксид има изключително висок афинитет към хемоглобина и, когато взаимодейства с простатната група, неговите молекули изместват кислорода и образуват карбоксихемоглобин, който не притежава способността да пренася кислород. При елиминиране на СО от въздуха започва дисоциацията на HBCO, която продължава много часове. Качествени промени в хемоглобина се наблюдават и в образуванията на мегемоглобин. Образуването на медемоглобин се осъществява вътре в еритроцитите, когато е изложено на различни форми на медигемоглобин (нитрати, нитрити, арсенов водород, някои токсини от инфекциозен и неинфекциозен произход, редица лекарствени вещества - фенацетин, антиперин, сулфонамиди и др.). Мехемоглобинът се образува в резултат на окислението на хемоглобина (преходът на желязо от киселата форма към оксидна форма). Той е лишен от основното свойство, което позволява хемоглобинът да пренася кислород от транспортната функция на кръвта, намалявайки неговия кислороден капацитет. Процесът на образуване на медхемоглобин е обратим: след прекратяване на действието на формиращите медигемоглобин желязото-скъпоценен камък отново преминава от оксидната форма към железната форма. Намаляване на афинитета на хемоглобина към кислорода се открива и в редица генетично определени аномалии на хемоглобина, по-специално при сърповидно-клетъчна анемия и таласемия. Сърповидно-клетъчна анемия се дължи на аномалия на структурния ген, което води до замяна на остатъка на глутаминова киселина с валинов остатък в хемоглобин β-вериги. В резултат на това се появява аномална HBS. При таласемия, дължаща се на липсата на генни регулатори, пропорционалността в синтеза на α и β веригите на хемоглобина е нарушена.
При хемична хипоксия, дължаща се на намаляване на кислородния капацитет на кръвта или на кислород-свързващите свойства на хемоглобина, съдържанието на кислород в артериалната и венозната кръв намалява. Общ въздушно-венозен градиент pO 2; алвеоларен въздух и артериална кръв в нормални граници. Артериално-венозната кислородна разлика намалява.
^ Тъканна хипоксия
Има първична и вторична тъканна хипоксия. Първичната тъканна (клетъчна) хипоксия включва състояния, при които има първично увреждане на апарата, клетъчно дишане.
А) Хипоксия в нарушение на способността на клетките да абсорбират кислород от кръвта.
Употребата на кислород от тъканите може да бъде възпрепятствана в резултат на 1) инхибиране на биологичното окисление с различни инхибитори, например, отравяне с цианиди, които блокират цитохромоксидазата и инхибират консумацията на кислород от клетките. Същите са сулфидните йони и актиномицин А, предозирането на барбитурати, някои антибиотици, излишък от водородни йони, 0V (Lewis); 2) нарушен синтез на дихателните ензими при недостиг на определени витамини (тиамин, рибофлавин, пантотенова киселина и др.); 3) увреждане на структурите на клетъчната мембрана, което може да бъде свързано с активирането на процесите на свободни радикали под въздействието на йонизиращи лъчения, повишено кислородно налягане, дефицит на токоферол, естествени антиоксиданти; прегряване, интоксикация, инфекция, както и уремия, кахексия и др.
Б) Хипоксия на дисоциация.
С изразена дисоциация на процесите на окисление и фосфорилиране в дихателната верига (действието на динитрофенол, грамицидин, микробни токсини, тиреоидни хормони и др.), Консумацията на кислород от тъканите може да се увеличи, но значително увеличаване на дела на енергията, разсейвана като топлина, води до „девалвация” на енергията тъканно дишане. Настъпва относителна недостатъчност на биологичното окисление, при което, въпреки високата интензивност на функционирането на дихателната верига, ресинтезата на макроергичните съединения не покрива нуждите на тъканите и те са в състояние на хипоксия.
При всички други видове хипоксия може да се развие вторична тъканна хипоксия, когато масообменът на кислорода се влоши в резултат на микроциркулационни нарушения, промени в условията за дифузия на кислород от капилярната кръв в митохондриите (увеличаване на радиуса на дифузия, забавяне на кръвния поток, натрупване на капиляри и клетки; и др.). В този случай, в резултат на несъответствието между скоростта на доставяне на кислород и необходимостта от клетки в него, напрежението на кислорода в тъканите пада под критичното ниво. В резултат на това намалява активността на дихателните ензими, инхибират се окислителните реакции, намалява консумацията на кислород, намалява образуването на макроергери, акумулират се недостатъчно окислени продукти и се използват анаеробни енергийни източници.
По време на тъканна хипоксия напрежението, наситеността и съдържанието на кислород в артериалната кръв могат да останат нормални до известна степен, докато при венозната кръв те значително надвишават нормалните стойности; намалява артериално-венозната разлика в кислорода. По време на хипоксия, дисоциацията може да развие други връзки.
^ Субстратна хипоксия.
Развива се в случаите, когато при нормална доставка на кислород, нарушеното състояние на мембраните и ензимните системи възниква първичен дефицит на субстрати, което води до нарушаване на всички връзки на биологичното окисление. В повечето случаи такава хипоксия се свързва с недостиг на глюкозни клетки, например при нарушения на въглехидратния метаболизъм (захарен диабет и др.), Както и в дефицит на други субстрати (мастни киселини в миокарда) и тежко гладуване.
^ Хипоксия при претоварване ("натоварваща хипоксия")
Това се случва по време на интензивната дейност на орган или тъкан, когато функционалните резерви на системите за транспортиране и използване на кислород при липса на патологични промени в тях са недостатъчни, за да се осигури рязко увеличаване на търсенето на кислород. И така, при прекомерна мускулна работа има хипоксия на скелетната мускулатура, преразпределение на кръвния поток, хипоксия на други тъкани, развитие на обща хипоксия; при сърдечно претоварване, относителна коронарна недостатъчност, локална сърдечна хипоксия и вторична обща циркулаторна хипоксия. За претоварване на хипоксията, образуването на кислороден дълг с увеличаване на скоростта на доставяне и консумация на кислород и скоростта на производство и елиминиране на въглероден диоксид, венозна хипоксемия, хиперкапния, са характерни промените в киселинно-алкалното състояние.
^ Смесена хипоксия
Хипоксията от всякакъв вид, достигаща до известна степен, неизбежно причинява дисфункция на различни органи и системи, участващи в осигуряването на доставянето на кислород и неговото използване в организма. Наблюдавани са комбинации от различни видове хипоксия, по-специално, при шок, отравяне на CWA, сърдечни заболявания, кома и др.
^ Защитни и адаптивни реакции
Човек с умерена хипоксия се открива в пренаталния период. Периодично недостигът на кислород придружава човек в ежедневния живот; възможно е в сън, по време на физическо натоварване, при много болести и в процеса на еволюция, живите организми са разработили достатъчно мощни механизми за адаптиране, насочени към поддържане на биологичното окисление при неблагоприятни условия.
Под действието на хипоксичния фактор първите промени в организма са свързани с включването на реакции, насочени към поддържане на хомеостазата. Ако адаптивните реакции са недостатъчни, в организма се развиват структурни и функционални нарушения.
Различават реакциите, насочени към адаптиране към краткотрайна остра хипоксия (спешни реакции) и реакции, осигуряващи стабилна адаптация към по-слабо изразена, но дълготрайна или многократно повтаряща се хипоксия (реакция на дългосрочна адаптация)
Спешните реакции се извършват въз основа на физиологичните механизми, които се намират в организма и възникват непосредствено или малко след началото на действието на хипоксичния фактор. Намаляването на напрежението на артериалния кислород води до възбуждане на хеморецептори (предимно синокаротидната зона, аортна дъга, малки кръгови съдове), силна аферентация в централната нервна система, изразено активиране на ретикуларната формация и активиращ ефект върху жизнените центрове на кората и мозъчния ствол и гръбначния мозък. , активиране на симпатоадреналната система, освобождаване на голям брой катехоламини и включване на механизми за мобилизиране на резерви - дихателна, хемодинамична, еритропонтична, тъканна.
Реакциите на дихателната система се проявяват в увеличаване на алвеоларната вентилация поради задълбочаване на дишането, увеличаване на дихателните екскурзии и мобилизиране на резервни алвеоли. Настъпва компенсаторна диспнея. Минутният дихателен обем може да се увеличи до най-големия си резерв - 120 l / min (в покой - 8 l / min).
Увеличаването на вентилацията е придружено от увеличаване на белодробната циркулация, увеличаване на перфузионното налягане в капилярите на белите дробове и увеличаване на пропускливостта на алвеоларно-капилярните мембрани за газ. В условията на тежка хипоксия, дихателният център може да стане практически реактивен по отношение на външни регулаторни влияния, както възбудителни, така и инхибиторни. В критични ситуации се осъществява преходът към автономна дейност, която е най-икономична за невроните на дихателния център по критерия за енергийна консумация на вентилационна единица. Компенсаторната хипервентилация може да предизвика хипокапния, която от своя страна се компенсира от обмяната на йони между плазмените и червените кръвни клетки, повишеното отделяне на бикарбонатите и основните фосфати с урината и др.
Реакциите на кръвоносната система се изразяват в увеличаване на сърдечната честота, увеличаване на масата на циркулиращата кръв поради изпразването на депото на кръвта; увеличаване на венозния поток, инсулт и минутен обем на сърцето, скорост на кръвния поток; има преразпределение на кръвта в тялото - увеличаване на кръвоснабдяването на мозъка и сърцето - увеличаване на обема на коронарния и мозъчния кръвоток (разширяване на артериите и капилярите) и други жизнено важни органи и намаляване на кръвоснабдяването на мускулите, кожата и др. При дълбока хипоксия, сърцето може, подобно на дихателния център, да се освободи от външната регулация и да премине към автономна дейност. Специфичните параметри на последните се определят от метаболитния статус и функционалността на проводимата система, кардиомиоцитите и другите структурни компоненти на сърцето. Функционалната изолация на сърцето при тежка хипоксия, подобна на дихателната система, е крайна форма на адаптация в критично състояние, способна да поддържа коронарното и мозъчното кръвообращение, необходимо за живота за известно време. Съществена е активността на симпатоадреналната система, която причинява хиперфункция на сърцето, свиване на артериолите, шунтиране на кръвния поток в органи с намалена функция (мускули, кожа, стомашно-чревен тракт и др.). Наред с това, активността на парасимпатиковата система също се увеличава - съдържанието на ацетилхолин се увеличава в миокарда, което намалява отделянето на норепинефрин от нервните окончания на сърцето, намалява чувствителността на адренорецепторите, предотвратява появата на напрежение и метаболитни миокардни микрозози при хипоксия.
Реакциите на кръвната система се характеризират с увеличаване на кислородния му капацитет поради освобождаването на червените кръвни клетки от синусите на костния мозък и след това активиране на еритропоезата, поради засиленото образуване на еритропоетични фактори в бъбреците по време на хипоксията. От голямо значение са резервните свойства на хемоглобина, които правят възможно свързването на почти нормално количество кислород, като същевременно се намалява парциалното налягане в алвеоларния въздух и в кръвта на белодробните съдове. В допълнение, оксихемоглобинът може да даде голямо количество кислород на тъканите дори при умерено намаляване на кислородното напрежение в тъканната течност, което се стимулира от ацидоза, развиваща се в тъканите, тъй като когато концентрацията на водородните йони се увеличава, оксигемоглобинът премахва кислорода по-лесно. Увеличаването на мускулните органи на миоглобина, който също има способността да свързва кислорода, дори при ниско кръвно налягане, също е от адаптивно значение. Полученият оксимоглобин служи като резерв на кислород, който спомага за поддържане на окислителни процеси.
Тъканните механизми се прилагат на нивото на системата за оползотворяване на кислорода, синтеза на макроергите и тяхната консумация. Това ограничаване на активността и следователно потреблението на енергия и консумацията на кислород на органи и тъкани, които не участват пряко в осигуряването на кислороден транспорт (храносмилателна, екскреторна и др.), Увеличаване на конюгацията на окисление и фосфорилиране, усилва анаеробния АТФ синтез поради активирането на гликолизата. Активирането на гликолизата е важен компенсаторно-адаптивен механизъм на молекулярно-клетъчно ниво, който се появява „автоматично” във всички случаи на хипоксия. Важен адаптивен отговор е също възбуждането на хипоталамо-хипофизарно-надбъбречната система (стрес синдром) и повишеното освобождаване на кортикотропин, глюкокортикоиди и адреналин. Глюкокортикоидите стабилизират мембраната на лизозомите, като по този начин намаляват увреждащото действие на хипоксичния фактор, повишавайки устойчивостта на тъканите към недостиг на кислород. В същото време, глюкокортикоидите активират някои ензими на дихателната верига и допринасят за редица други метаболитни ефекти на адаптивна природа. В тъканите е намерено повишено съдържание на глутацион, тъканите в по-голяма степен абсорбират кислород от течащата кръв. В допълнение, в различни тъкани се увеличава производството на оксазол, което води до разширяване на капилярните съдове, намалена адхезия и агрегация на тромбоцитите, активиране на синтеза, стрес протеини, които първоначално предпазват клетките от увреждане.
Общата регулация на активността на телесните системи, осигуряваща нейната адаптация по време на хипоксия, се извършва от централната нервна система и преди всичко от мозъчната кора. Централната нервна система не само осигурява координацията на функциите на системите на организма, снабдявайки органите и тъканите с кислород, но също така има свой собствен механизъм за адаптиране към действието на неблагоприятни условия на околната среда - защитни задръжки. Общо инхибиране, летаргия, апатия, произтичащи от увеличаване на кислородното гладуване - следствие от трансгранично инхибиране, което се развива в мозъчната кора, което има защитна и лечебна стойност. изкуствено увеличаване на това инхибиране с помощта на наркотични вещества има благоприятен ефект върху хода на кислородното гладуване.
^ Нарушена телесна функция
Последователността и тежестта на нарушенията по време на хипоксия зависи от етиологичния фактор, степента на развитие на хипоксия, чувствителността на тъканите и т.н. В различни тъкани нарушенията не са същите.
Чувствителността на тъканите към хипоксия се определя от:
метаболизма, т.е. потребление на кислород в тъканите;
капацитет на гликолитична система, т.е. способността да се произвежда енергия без кислород;
енергийни резерви под формата на високоенергийни съединения;
Осигуряване на субстрати;
потенциала на генетичния апарат да осигури пластична фиксация на хиперфункция.
Нарушенията на телесните функции са особено изразени при остра хипобарна хипоксична хипоксия и зависят от височинна зональност. Разграничават се следните височинни зони:
Остра хипобарна хипоксична хипоксия и зависи от зонирането на високите етажи. Разграничават се следните височинни зони:
1) безразлична зона (1500-2000 м). В = 760-576 mm Hg; рО2 - 159 mm Hg Благополучие, нормална работа, никакви промени във функциите.
2) Зоната на пълната компенсация (2000-4000 м). В = 490-466 mm Hg; рО2 -100 mmHg. Ефективността се поддържа чрез увеличаване на белодробната вентилация, минимален обем на кръвта, преразпределение на кръвния поток. Упражнението е трудно. Появяват се първите признаци на кислородно гладуване - промени от страна на висшата нервна дейност. Те са свързани с нарушения на процесите на вътрешно потискане. Наблюдават се нарушения на най-сложните аналитични и синтетични функции, възбуждане на централната нервна система, еуфория, наподобяваща лека алкохолна интоксикация; появява се чувство на самодоволство и собствена сила, човек става весел, пее или вика; може да има емоционални разстройства; след това разочарование от почерк (фиг. 16.4.1.), липсващи букви, притъпяване и загуба на самокритика, способност за реалистична оценка на събитията; могат да бъдат извършени прибързани действия. След известно време първоначалното вълнение се заменя с депресия, а в по-лошо - личността на човека се променя; радостното състояние постепенно се заменя от мрака, раздразнителност, дори натрапчивост или опасни пристъпи на раздразнителност.
Но човек вярва, че съзнанието е не само ясно, но и остро. Вече е включен ранни етапи - нарушения на координацията на движенията, първоначално сложни и след това прости. Дори и умерената хипоксия е придружена от по-бавно вземане на решения в трудни ситуации и удължаване на латентния период на реакция, което, наред с липсата на координация, може да причини инциденти и произшествия в производствена среда. Надморската височина от 4500-4000 м се счита за физиологичната граница, при прехода от която е необходимо да се използват превантивни мерки (вдишване на кислород). Но с дълъг престой на височина, ако се налага да извършвате някаква работа, се препоръчва да започнете да дишате кислород на надморска височина от 3000 м надморска височина.
3) Зона на непълна компенсация (4000-5500 м). В = 379 м. PO 2 - 79 мм Hg
Влошаване на здравето, намалена работоспособност, тежест в главата, главоболие, сънливост, неподходящо поведение, слабост. Ниското парциално налягане на кислорода в инхалираната газова смес изключва “алвеоларно-капилярния рефлекс”, който стеснява белодробните венули и артериоли, което причинява първична венозна и артериална хипертония. Белодробна артериална хипертония може да доведе до остра дясна вентрикуларна недостатъчност в резултат на високо натоварване на дясната камера. Белодробна венозна хипертония и отрицателни ефекти върху белодробния паренхим в отговор на хипоксична хипоксия причиняват некардиогенен белодробен оток като усложнение на височинна болест.
4) Критичната зона (5500-8000 м). В = 267 mm Hg; рО2 - 55 mm Hg Неправилно регулиране на дишането и кръвообращението, прогресивно влошаване на здравето. Правенето на физическа работа е изключено. Изхвърлянето на 1/3 от атмосферата (2000 м над морското равнище) е критичната граница за дадено лице. Има висок надморска височина; за кратко време може би опазването на съзнанието (в режим на готовност) може да бъде смърт.
5) Неприемлива зона - над 8000 м. Дълбок синкоп. Кратко време в режим на изчакване (от 2-3 минути до 10-20 сек.). Без помощ - смърт.
При много бързо намаляване на барометричното налягане (нарушаване на херметичността на въздухоплавателното средство) се развива комплекс от симптоми на декомпресионна болест. Декомпресионна болест (дисбаризъм) включва следните компоненти:
А) На височина от 3-4 хиляди метра - разширяването на газовете и относителното увеличаване на налягането им в затворени кухини - придатъчни кухини на носа, челни синуси, средно ухо, плеврална кухина, стомашно-чревен тракт ("голяма надморска височина"). Това води до дразнене на рецепторите на тези кухини, причинявайки остра болка ("височинна болка").
Б) На надморска височина над 9 хиляди метра. - десатурация (намаляване на разтворимостта на газа), развитие на газова емболия, тъканна исхемия; мускулна и ставна, болка в гърдите; замъглено виждане сърбеж по кожата, съдови и мозъчни нарушения, увреждане на периферните нерви.
В) На височина 19 хил. Метра. (B == 47 mm Hg, pO 2 - 10 mm Hg) и повече - процесът на "кипене" в тъканите и течните среди при t 0 на тялото, високата тъкан и подкожната емфизем (появата на подкожно подуване и болка) ,
^ Клинични признаци
С увеличаване на острата хипоксия, след стадия на активиране на дишането възникват диспронетични явления - различни ритъмни нарушения и амплитуди на дихателните движения; след честа кратковременна спиране на дишането, терминалното (агонално) дишане се появява поради редки, дълбоки, конвулсивни "въздишки", постепенно отслабвайки до пълното спиране на дишането.
Нарушенията на сърдечната дейност и кръвообращението се проявяват с тахикардия, която се увеличава успоредно с отслабването на активността на сърцето и намаляването на ударния обем, след това на нишковидния пулс. Понякога рязката тахикардия внезапно се заменя с брадикардия с бледо лице, студена крайност, студена пот, припадък. Наблюдавани нарушения на ритъма, предсърдно мъждене и вентрикули.
Кръвното налягане първоначално се увеличава (ако хипоксията не е причинена от циркулаторна недостатъчност) и след това намалява поради инхибиране на вазомоторния център, нарушени свойства на съдовата стена, намаляване на сърдечния дебит и сърдечния дебит. Във връзка с хипоксичната промяна на съдовете възникват разстройства на микроциркулацията, възпрепятстващи дифузията на кислород от капилярите в клетките.
Нарушена е секреторната и двигателната функция на храносмилателния тракт, възникват диспептични явления, гадене и повръщане.
От страна на бъбреците, промени, свързани с нарушена обща и локална хемодинамика, хормонални ефекти върху бъбреците и промени в киселинно-алкалния и електролитен баланс. При значителна хипоксична промяна на бъбреците се развива тяхната функционална недостатъчност, пълно прекратяване на образуването на урина и уремия.
Умерената хипоксия активира процесите на имуногенеза. остра тежка хипоксия потиска имунологичната реактивност, намалява съдържанието на имуноглобулини, инхибира синтеза на антитела, инхибира активността на Т и В лимфоцитите и фагоцитната активност на микро и макрофаги; намалява съдържанието на лизозим, комплимент, β-лизин. Неспецифичната резистентност на тялото се намалява. Това може да бъде придружено от намаляване на производството на антитела. Промените в състоянието на имунната система по време на остра хипоксия могат да бъдат свързани с развитие на стрес синдром, който е съпроводен с повишени нива на кортикостероиди и инвалиране на тимо-лимфната система, както и с енергийното снабдяване на лимфоидна тъкан, което затруднява разделянето и диференцирането на имуноцитите.
^ Метаболитни нарушения
Метаболитни промени възникват най-вече от обмен на въглехидрати и енергия. Налице е дефицит на макроергите, съдържанието на АТР в клетките намалява, а концентрацията на продуктите на хидролизата (ADP, AMP, неорганичен фосфат) се увеличава в тъканите. Потенциалът на фосфорилирането се увеличава. Съдържанието на креатин фосфат пада в мозъка. След 40-45 сек., След прекратяване на кръвоснабдяването на мозъка, той напълно изчезва. Последствията от тези промени са повишената гликолиза, намаляването на съдържанието на гликоген, повишаването на концентрацията на пируват и актата. Има излишък на млечна, пирувирова и други органични киселини. Първоначалната газова алкалоза се заменя с метаболитна ацидоза. Недостатъчността на окислителните процеси води до други обменни промени: интензивността на обмяната на фосфопротеини и фосфолипиди се забавя, намалява се съдържанието на основни аминокиселини в серума, се увеличава съдържанието на амоняк в тъканите, намалява съдържанието на глутамин, настъпва отрицателен азотен баланс. В резултат на нарушения на липидния метаболизъм се развива хиперкетонемия, като се отделя с урината ацетон, ацетооцетна киселина и бета-оксо-маслена киселина.
Нарушен електролитен метаболизъм. Основният механизъм на разрушаване на клетъчните функции е свързан с дисбаланс на калциевите йони в клетките. Дефицитът на АТФ засяга основните процеси на йонен обмен. Промените в електролитния метаболизъм се проявяват в нарушен активен транспорт на йони през биологичните мембрани, намаляване на количеството на вътреклетъчния калий и натрупване на натриеви и калциеви йони в цитоплазмата на клетките. Намалява се електрическият потенциал на митохондриалните мембрани, което води до намаляване, а след това и до загуба на способността на митохондриите да акумулират вътреклетъчен калций. Всичко това води до активиране на протеази и фосфолипази, хидролиза на мембранни фосфолипиди, разрушаване на тяхната структура и функции. Значението на увреждането на клетъчните мембрани е свободната радикална пероксидация. В допълнение, натрупването на Na + и Са2 + в клетката увеличава осмоларността на цитоплазмата и се развива хипоксичен тъкан.
Процесите на синтез и ензимна деструкция на медиатори на нервно възбуждане са нарушени. Има вторични метаболитни нарушения, свързани с метаболитна ацидоза, електролитни, хормонални и други промени. С по-нататъшното задълбочаване на хипоксията, гликолизата също е инхибирана и процесите на разрушаване и разпадане се засилват. Падане на телесната температура.
Универсалният признак на хипоксични състояния на клетките и тъканите, важен патогенетичен елемент е повишаването на пасивната пропускливост на биологичните мембрани - базалните мембрани на кръвоносните съдове, клетъчните мембрани, митохондриалните мембрани. Разрушаването на мембраните води до освобождаване на субклетъчни структури (лизозоми) и ензимни клетки в тъканна течност и кръв, което причинява вторично хипоксично изменение на тъканите. При дезорганизация на мембраната, липидната пероксидация на всички мембранни структури играе важна роля. Повишаването на свободните радикални процеси по време на хипоксия е свързано с увеличаване на съдържанието на субстрата на липидната пероксидация - неестерифицирани мастни киселини, натрупването на катахоламини с прооксидантно действие в резултат на стресовата реакция, намаляване на активността на ензимните антиоксиданти (супероксиддисмутаза, глутаионна пероксидаза). На този етап нарастващата хиперпродукция на оксазол вече има увреждащ ефект, водещ в крайна сметка до хипоксична микробиоза, клетъчна смърт, на първо място, смърт на невроните.
При фулминантна хипоксия, развиваща се, особено при вдишване на азот, се наблюдават метан, хелий без кислород, циановодородна киселина с висока концентрация, фибрилация и спиране на сърцето. Повечето от клиничните промени липсват, защото много бързо се наблюдава пълно прекратяване на жизнените функции на тялото.
Структурните и ултраструктурните промени в органите не са специфични дори при тежка хипоксия - конгестия в кожата, лигавиците, венозно пълнене, подуване на мозъка, белите дробове, коремните органи; кръвоизливи в серозни и лигавици.
Етапи на хипоксия
Има няколко етапа на хипоксия, най-ясно идентифицирани при остра хипоксична хипоксия. Първият етап е латентна хипоксия, когато ефектът на хипоксичния фактор върху тялото е малък, но започват да се включват компенсаторни механизми, осигуряващи нормалното подаване на кислород до тъканите, поради което последните не изпитват кислородно гладуване. Извънклетъчната и вътреклетъчната хомеостаза се запазва, няма под-окислени продукти на разлагане в течна среда при условия на непълна оксигенация на кръвта, изтичаща от белите дробове. Няма промяна в благосъстоянието, настроението е повишено, бързите движения, засилването на жестикулацията, но има и първоначални нарушения на вътрешното потискане; Ускорява. нарушава се деликатната координация на движенията.
Втората фаза - компенсирана хипоксия, недостигът на кислород води до рецепторно стимулиране, активиране на ретикуларната формация, повишаване на неговия активиращ ефект върху жизнените центрове на мозъчния ствол, мозъчната кора, гръбначния мозък, включването на допълнителни компенсационни механизми. Увеличава се не само вентилацията, но и сърдечната честота, МОК, броят на еритроцитите и хемоглобинът; рН намалява, кислородният афинитет на хемоглобина се променя; повишава се активността на цитохромоксидазата, повишава се кислородната екстракция от тъканите от кръвта; увеличава се кръвоснабдяването на жизненоважни органи. Благодарение на активността на компенсаторните механизми, тъканите все още получават значително количество кислород. Субективно: намалена работоспособност, влошаване на здравето, чувство на тежест в главата, в цялото тяло, гадене, сърцебиене; движенията са бавни, умствената и физическата работа изисква усилия, всички видове вътрешно потискане са нарушени, темпото на речта се забавя; ритъмът се увеличава и амплитудата на биотоковете на мозъчната кора се увеличава.
Третият етап - тежка хипоксия с настъпване на декомпенсация. Прекъсване на нарушеният клетъчен метаболизъм с мембранна функция; повишаване на тяхната пропускливост, автоматично активиране на защитния механизъм под формата на намаляване на плътността на йон-селективните канали (за К + и Na +) при запазване на функцията на помпата К + / Na +, предотвратяване на по-нататъшно повишаване на пропускливостта на мембраните, намаляване на тяхната чувствителност към действието на регулаторните системи, продължително поддържане обмен и функционални нарушения. Въпреки това, въпреки усилената дейност на много компенсаторни механизми, скоростта на доставка на кислород и намаляването на консумацията му, настъпва тъканна хипоксия, придружена от появата на недостатъчно окислени метаболитни продукти в кръвта, значителна загуба на ефективност, главоболие, гадене, повръщане, отслабване, бланширане на кожата; потрепване на клепачите, мускули на лицето. доминирано разпръскване. На ЕЕГ - намаляване на напрежението на биотоковете, забавяне на ритъма, поява на бавни колебания.
Четвъртият етап - тежка некомпенсирана хипоксия. Значителна недостатъчност на кръвната оксигенация (по-малко от 90%), постоянно съдържание в кръвта на висока концентрация на окислени продукти на разлагане; изразена екстра- и вътреклетъчна ацидоза; отслабване на ефективността на антиоксидантните системи на клетката, активността на антиоксидантните ензими, активиране на свободните радикални оксидации, увреждане на мембранните структури, развитието на клетъчно-дистрофични процеси, особено в паренхимните органи. Нарушава се активността на адаптивните механизми, намалява дишането и пулса, намалява притока на кръв, доставя се кислород в тъканите и се намалява консумацията му, възможни са концентрации на окислени метаболитни продукти в кръвта, конвулсии, загуба на съзнание, неволно уриниране, дефекация.
Петият етап е терминална хипоксия. Тежка недостатъчност на оксигенацията в кръвта, съдържанието в кръвта на големи количества окислени продукти на разлагане; инхибиране на антиоксидантните системи на клетките, изразено активиране на свободно-радикалното окисление; остро увреждане на цитоплазмената мембрана; натрупване на Na +, Ca 2+ в клетката, поява на оток, развитие на метаболитни нарушения, несъвместими с жизненоважни клетки (необратимо увреждане на митохондриите, активиране на автолиза, инхибиране на активния йонен транспорт и др.).
Рязко забави дишането, единични дълбоки вдишвания, спад в сърдечната дейност.
Минималното напрежение на кислорода, при което все още може да се извърши дишането на тъканите, се нарича критично. За артериална кръв, тя съответства на 27-33 mm Hg, за венозна кръв - 19 mm Hg.
Хронични форми на хипоксия възникват при продължителна недостатъчност на кръвообращението, дишане, заболявания на кръвта и др. В същото време има трайно нарушение на окислителните процеси в тъканите. Има общ дискомфорт, повишена умора, задух, палпитации с репродуктивна способност и други нарушения, свързани с постепенно развитие на дистрофични промени в различни органи и тъкани.
^ Адаптиране към хипоксия
Клиничната картина на постепенно развиващо се кислородно гладуване значително се различава от осезаемия процес. В същото време адаптивните механизми се използват по-съвършено и поради това дълго време не се развиват патологични нарушения на мозъчните образувания и други.
При повтарящи се краткотрайни или постепенно развиващи се и дълго съществуващи умерени хипоксии се развива процесът на адаптация.
Адаптацията към хипоксия е постепенно развиващ се процес на повишаване на устойчивостта на организма към хипоксия, в резултат на което тялото придобива способността да провежда активни поведенчески реакции с такава липса на кислород, която преди това е била несъвместима с нормалната жизнена активност. За да се адаптират към дългосрочната хипоксия в организма, няма реформирани механизми, а има само генетично определени предположения, които гарантират формирането на механизми за дългосрочна адаптация.
Има 4 етапа на процеса на адаптация:
Първият е аварийният етап (спешна адаптация) - ранният стадий на хипоксия. Налице е сайдерна мобилизация на транспортните системи (хипервентилация на белите дробове, увеличаване на сърдечния дебит, повишаване на кръвното налягане), насочени към поддържане на достатъчна ефективност на биологичното окисление в тъканите. Развива се стресова реакция (активиране на симпатико-надбъбречната система и системата на АКТХ - глюкокортикоиди, мобилни енергийни и пластмасови ресурси "в полза" на органи и системи, които осигуряват спешна адаптация). Това се съчетава с явленията на функционална недостатъчност - анемия, нарушена условна рефлексна активност, намаляване на всички видове поведенческа активност и спад в теглото. Особеностите на този етап са, че активността на организма протича с пълната мобилизация на функционалните резерви в границата на физиологичните възможности, но не осигурява напълно необходимия адаптационен ефект. Ако действията на агента, които причиняват реакциите на спешна адаптация към хипоксия, продължават или периодично се повторяват за дълго време, има постепенно преминаване от спешна към дългосрочна адаптация (вторият е преходен етап), по време на който тялото започва да придобива повишена устойчивост към хипоксия.
В случай на продължаване или повторение на тренировъчното действие на хипоксия се формира третия етап - етап на икономическа и сравнително ефективна устойчива дългосрочна адаптация.
Характеризира се с висока поведенческа и трудова дейност, таблица 15.2. На този етап се реализират адаптивни промени на клетъчно ниво. С дългосрочна адаптация към хипоксия, така наречените системни структурни следи, служещи като материална база, включваща следните компоненти:
1. Активиране на хипоталамо-хипофизната система и надбъбречната кора;
2. Увеличаване на мощността на кислородните системи за улавяне и транспортиране:
А) хипертрофия и хиперплазия на невроните на дихателния център, което подобрява регулирането на системите за снабдяване с кислород;
Б) белодробна хипертрофия, увеличаване на дихателната им повърхност, увеличаване на силата на дихателните мускули, хиперфункция на белите дробове;
B) сърдечна хипертрофия, увеличаване на контрактилитета на миокарда, повишаване на силата на енергийните системи на сърцето, хиперфункция на сърцето;
D) полицитемия, увеличаване на кислородния капацитет на кръвта, образуването на нови капиляри в мозъка и сърцето;
D) трансформация на аеробни клетки - фиксирана чрез наследяване на клетките, повишена способност за абсорбиране на кислород, на базата на увеличаване на броя на митохондриите на клетка, увеличаване на активната повърхност на всяка митохондрия, повишаване на химичния афинитет на митохондриите към кислород, увеличаване на транспорта на кислород от кръвта в клетките (епигеномна вариабилност на соматичните клетки) );
Е) увеличаване на антиоксидантната активност към системите за дезоксидация;
Тези механизми осигуряват достатъчно количество кислород за тялото, въпреки дефицита му в околната среда и снабдяването с кислород на тъканите.
Таблица 2.
^ Основните промени във физиологичните параметри при човека по време на развитие
хронична хипоксична хипоксия
| физиологически индикатори | ^ Първи етап | Етап на преход | Етап на стабилна адаптация |
| пулс | ускори | Нормално или изрязано | Донякъде изрязани |
| Кръвно налягане | Умерено повишени | Нормално или умерено повишено | Донякъде намалена |
| Налягане на белодробна артерия | Умерено повишен | Увеличава се | Увеличава се |
| Хипертрофия на дясната половина на сърцето | не | Умерен или отсъстващ | много |
| Белодробна вентилация | увеличава | увеличава | увеличава |
| Консумация на кислород | увеличава | Нормално или повишено | Донякъде намалена |
| Броят на червените кръвни клетки | Увеличава се | Увеличава се | Увеличава се |
| Количество на хемоглобина | Увеличава се | Увеличава се | Увеличава се |
| Циркулиращ плазмен обем | Умерено намалена | Умерено намалена | увеличава |
| хематокрит | Може да бъде надстроен | насърчавани | насърчавани |
| Основен обмен | насърчавани | Нормално или повишено | понижена |
Адаптацията се счита за пълна, ако алкалният резерв се намали до такава стойност, че рН на кръвта се установява в нормалните граници. Ако тренировката е спряна (незабавно или постепенно), адаптацията към нея се губи и се развива неадекватна адаптация. Когато това се случи, "обратното развитие" на тези структурни промени, които осигуряват повишена стабилност на организма (броят на хиперпластичните вътреклетъчни структури намалява до нормално, хипертрофираните мускули придобиват нормални размери и т.н.). В случай на продължително и увеличаващо се действие на хипоксичния фактор, настъпва постепенно изчерпване на адаптивните способности на организма, може да се прекъсне дългосрочна адаптация (дезадаптация) и да настъпи декомпенсация, която се съпровожда от увеличаване на деструктивните промени в органите и редица функционални нарушения (четвърти етап, който може да се прояви). заболяване).
Установено е, че основата за повишаване на мощността на транспортните системи и системите за оползотворяване на кислорода при адаптация към хипоксия е активирането на синтеза на нуклеинови киселини и протеини. Увеличаването на функцията, което настъпва по време на спешна адаптация, води до вътреклетъчно активиране на синтеза на нуклеинови киселини и протеини, а скоростта на транскрипция на РНК върху структурните ДНК гени в ядрото се увеличава в клетката. Това води до увеличаване на синтеза на специфични протеини в рибозомите и до по-нататъшна хиперплазия или хипертрофия на клетката. Сигналът за това активиране е известна степен на дефицит на макрогера и съответно увеличение на фосфорилиращия потенциал.
Въвеждането в животните на фактори, които инхибират синтеза на нуклеинови киселини и протеини, например, актиномикен D, елиминира това активиране и прави невъзможно развитието на адаптационния процес. Въвеждането на коефициенти на синтез К о, прекурсори на нуклеинови киселини, адаптогени, ускорява развитието на адаптация.
Напоследък е установено, че изолираните органи и клетъчните структури (ядра, митохондрии и др.), Взети от животни, приспособени към хипоксия, сами по себе си имат висока устойчивост към хипоксия - „явлението на адаптивна стабилизация на структурите” (FASS). В молекулярния механизъм на това явление важна роля играе увеличаването на експресията на отделните гени и, като резултат, натрупването на стрес-протеини в клетките, които предотвратяват денатурацията на протеини, които предпазват клетъчните структури от увреждане.
Не се наблюдава дългосрочна адаптация, ако тялото има дефекти в системи, които осигуряват адаптация към хипоксия. В този случай, обучението хипоксични ефекти разкриват провал на определена система, съществуващите нарушения се влошават, което може да бъде опасно за организма.
Резистентността към хипоксия зависи
1) възраст: колкото по-млад е тялото, толкова по-лесно се понася хипоксия. Кученце на възраст 12-15 часа живее без въздух 30 минути; 6 дни - 15 минути, 20 дни - 2 минути; възрастни 3-6 минути, новородено бебе 10-20 минути.
Чрез стабилността на хипоксията се различават следните периоди в живота на човека:
периодът на най-голяма стабилност и най-малка чувствителност - при новородени и през следващите дни след раждането;
период на висока стабилност и умерена чувствителност - при хора на зряла възраст;
период на ниска стабилност и висока чувствителност - при деца, младежи, възрастни и сенилни.
3) Състояния на CDS, хипофизната, надбъбречната кора. В анестезия, хипотермия, хибернация - повишена е резистентността към хипоксия, чувствителността - намалява. При животни с различни типологични особености на висшата нервна дейност, кислородното гладуване е неравномерно. Може изкуствено да се променя функционалното състояние на нервната и ендокринната системи в един експеримент, за да се определи естеството на хода на процеса и неговия резултат. В този случай е възможно както натоварването, така и улесняването на процеса на кислородно гладуване.
^ Защитните ефекти на адаптация към хипоксия
Развитието по време на адаптация към хипоксия, увеличаването на силата на транспортните системи за кислород и ресинтезата на АТР увеличава способността на хората и животните да се адаптират към други фактори на околната среда, като физическо натоварване. При животни, приспособени към хипоксия, беше установено увеличаване на степента на задържане на временни връзки и ускоряване на превръщането на краткосрочната памет в дългосрочна, стабилна. Тази промяна в мозъчната функция е резултат от активирането на синтеза на нуклеинови киселини и протеини в невроните и глиалните клетки на мозъчната кора на адаптираните животни.
Когато се адаптира към хипоксия, неспецифичната резистентност на организма нараства, увреждането на кръвоносната система, кръвта, мозъкът се случва по-лесно. Адаптацията към хипоксия се използва за профилактика и лечение на заболявания, съдържащи хипоксичен компонент - сърдечна недостатъчност при експериментални дефекти, сърдечна некроза, ефекти на загуба на кръв, предотвратяване на поведенчески разстройства при животни в конфликтна ситуация, епилептиформни припадъци и др.
NN Sirotinin и служители са прекарали 35 научни експедиции в планинските райони на Кавказ и Памир. Те предложиха поетапен метод за адаптиране към хипоксия. Разработването на този метод се извършва в продължение на няколко години на различни височини на Елбрус на специално създадени високопланински бази. Изследвани са възможностите за постепенно адаптиране към планинските условия за лечение на пациенти с шизофрения, бронхиална астма и анемия. Стъпката на адаптация се използва за повишаване на устойчивостта на организма към екстремни влияния, за подобряване на спортните постижения.
Таблица 16.3 илюстрира защитните ефекти на адаптацията към хипоксия.
Таблица 3.
^ Системни структурни отпечатъци и дългосрочни защитни ефекти
адаптиране към периодична хипоксия
(ефект на кръстосана защита на адаптацията - според FZ Meerson)
| ^ Периодична хипоксия | Увеличаване на мощността на улавянето на кислород и транспортните системи | Увеличаване на устойчивостта към хипоксия, исхемия, |
| Активиране на РНК и синтез на протеини в мозъчните клетки, повишаване на силата на ограничаващите стреса системи | Повишена устойчивост на стрес, аудиогенна епилепсия, некроза и др. |
|
| Намалена функция на надоптичното ядро на хипоталамуса и гломерулната зона на надбъбречната кора | Промяна на резерва на натриев хлорид и вода, антихипертензивен ефект |
|
| Промени в имунната система | Намаляване на кръвните нива на имунни комплекси, антиалергични, антибластомни ефекти |
|
| Повишена активност на детоксикационната система на цитохром р-450, антиоксидантна система и др. | Повишена резистентност към атерогенни и токсични агенти |
^ Принципи на патогенетичната терапия на хипоксични състояния
Премахване на причините и първичните нарушения, свързани с развитието на хипоксия.
Дейности, насочени към подобряване на притока на кислород в тялото и доставянето му в тъканите: а) подобряване на външното дишане и кръвообращението; b) предотвратяване на нарушения на микроциркулацията; в) подобряване на транспортните свойства на кислорода в кръвта; г) вдишване на газови смеси, обогатени с кислород при нормално и повишено налягане (кислородна терапия, баротерапия с кислородотерапия). В същото време е необходим индивидуален подход към избора на интензивност и продължителност на експозицията. Трябва да се има предвид, че кислородът е мощен окисляващ агент, неговият излишък е токсичен за тялото, затова при умерена хипоксия с различен произход се използва периодично дишане с газови смеси, съдържащи 10-12% кислород. При дълбока хипоксия, когато компенсаторно-адаптивните реакции са напълно изчерпани, ефективни са хипербаричната оксигенация и дихателните газови смеси с повишено съдържание на кислород.
Стимулиране на производството на енергия (ензими на дихателната верига, коензими, стимулиране на гликолиза).
Корекция KOS, изхвърляне на продукти, които причиняват метаболитна ацидоза.
Дишането (външно дишане в белите дробове, транспортирането на газове в кръвта и тъканното дишане) е насочено към снабдяване на клетките, тъканите, органите и тялото с кислород. Недостатъчното изпълнение на дихателната функция води до развитие на кислородно гладуване - хипоксия.
· терминология. хипоксия (кислородно гладуване, недостиг на кислород) - състояние в резултат на недостатъчно снабдяване на организма с кислород и / или нарушена абсорбция на кислород по време на тъканното дишане. supervenosity (намаляване на нивата на напрежението и съдържанието на кислород в кръвта, в сравнение с правилните нива) често се комбинира с хипоксия. аноксия (липса на кислород и спиране на биологичните окислителни процеси) и аноксемия (липсата на кислород в кръвта) не се наблюдава в целия жив организъм, тези състояния са свързани с експериментални или специални ситуации (перфузия на отделни органи).
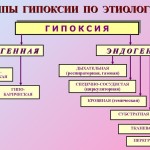
· класификация, Хипоксичните състояния се класифицират според причините (етиологията), тежестта на нарушенията, скоростта на развитие и продължителността на хипоксията. Според етиологията има няколко вида хипоксия (фиг. 25–12), разделени на екзогенни (нормо и хипобарична хипоксия) и ендогенни.
ориз. 25–12 . Видове хипоксия по етиология
à Екзогенна хипоксия, Те включват нормална и хипобарна хипоксия. Причината за тяхното развитие: намаляване на вдишвания въздух на Po 2.
¨ normobaric екзогенната хипоксия (барометричното налягане е нормално) се развива, когато кислородът се вдишва с въздух, което се случва при престояване в малко и / или слабо вентилирано пространство (стая, мина, кладенец, асансьор), когато регенерацията на въздуха и / или кислородната смес се нарушават дишане на летящи и дълбоко седящи превозни средства, автономни костюми (космонавти, пилоти, водолази, спасители, пожарникари), в нарушение на методологията на изкуствената вентилация на белите дробове.
¨ хипобарова екзогенната хипоксия (барометричното налягане намалява) се развива, когато барометричното налягане намалява, когато се издига до височина (повече от 3000–3500 m, където Po 2 въздухът се намалява до приблизително 100 mm Hg) или в камера под налягане. При тези условия е възможно развитието на планинска или надморска височина или декомпресионна болест.
Ä Планинска болест наблюдавано по време на изкачване в планините, където тялото е изложено не само на ниско съдържание на кислород във въздуха и ниско барометрично налягане, но и повече или по-малко изразено. физическа активност, охлаждане, повишена инсолация и други фактори на средните и високите планини.
Ä Надморска болест се развива при хора, издигнати на по-голяма надморска височина в открити самолети, в асансьорни столове, както и когато налягането в камерата за налягане се понижава. В тези случаи тялото се влияе основно от намаленото Po 2 при вдишвания въздух и барометричното налягане.
Ä Декомпресионна болест наблюдавано при рязко намаляване на барометричното налягане (например в резултат на понижаване на налягането на въздухоплавателни средства на височина над 10 000–11 000 m). В същото време се образува животозастрашаващо състояние, което се различава от острата планинска болест или болестта на височинна болест чрез остър или дори фулминантен ход.
¨ Патогенеза на екзогенна хипоксия, Основните връзки в развитието на екзогенна хипоксия (независимо от причината): артериална хипоксемия, хипокапния, респираторна алкалоза и артериална хипотония, съчетани с намалена перфузия (хипоперфузия) на органи и тъкани.
Ä Намаляването на кислородното напрежение в артериалната кръв (Р и О2 - артериална хипоксемия) е основната и основна връзка на механизма на развитие на екзогенна хипоксия. Хипоксемията води до нарушен газообмен и метаболизъм в тъканите.
Ä Намаляване на напрежението в кръвния въглероден диоксид (¯P и co 2 - хипокапния) е резултат от компенсаторна хипервентилация на белите дробове (развита вследствие на хипоксемия).
Дихателна алкалоза е резултат от хипокапния.
Ä Намаляване на системното кръвно налягане (артериална хипотония) е задължително комбинирано с тъканна хипоперфузия и до голяма степен е следствие от хипокапния. CO 2 е един от основните фактори, регулиращи съдовия тонус на мозъка. Значително намаляване на P a co 2 е сигнал за стесняване на лумена на артериолите на мозъка, сърцето и намаляване на кръвоснабдяването им. Тези промени причиняват значителни телесни нарушения, включително развитие на синкоп и коронарна недостатъчност (проявява се чрез ангина, а понякога и инфаркт на миокарда).
Ä Паралелно с тези аномалии, нарушения в йонния баланс се откриват както в клетките, така и в биологични течности: извънклетъчна, кръвна плазма (хипернатриемия, хипокалиемия и хипокалцемия), лимфа, гръбначно-мозъчна течност.
à Ендогенни видове хипоксия (дихателна, кръвоносна, хемична, тъканна) са резултат от патологични процеси и заболявания, водещи до недостатъчна вентилация и перфузия на белите дробове, влошаване на транспорта до кислородните органи и субстрати на метаболизма и / или използването им от тъканите. Хипоксията може да се развие и в резултат на рязкото нарастване на потребността на организма от енергия поради значително повишени натоварвания (например със значително увеличаване на физическата активност). В същото време дори максималното активиране на транспорта на кислород и системите за производство на енергия не е в състояние да елиминира недостига на енергия (презареждане на хипоксия).
¨ Дихателна хипоксия, Причината за дихателната (дихателна) хипоксия е липсата на обмен на газ в белите дробове - дихателна недостатъчност. Развитието на дихателната недостатъчност може да се дължи на алвеоларна хиповентилация, намалена перфузия с кръв на белите дробове, нарушена дифузия на кислород през въздушно-кръвната бариера и вентилационен - перфузионен дисбаланс. Независимо от произхода на дихателната хипоксия, първоначалната патогенетична връзка е артериалната хипоксемия.
Ä Алвеоларна хиповентилация характеризиращ се с факта, че обемът на вентилация на белите дробове за единица време е по-нисък от необходимостта на организма за газообмен за същото време. Това състояние е резултат от нарушаване на биомеханичните свойства на дихателната система и нарушение в регулирането на вентилацията на белите дробове.
Ä Намалена белодробна перфузия поради намаляване на обема на циркулиращата кръв (хиповолемия), недостатъчност на контрактилната функция на сърцето, повишена резистентност към кръвния поток в съдовото легло на белите дробове (белодробна съдова хипертония).
Ä Нарушаване на дифузията на кислород през въздушно-кръвната бариера поради удебеляване и / или уплътняване на компонентите на алвеоло-капилярната мембрана. Това води до повече или по-малко изразено алвеолокапиларно откачване на газовата среда на алвеолите и капилярната кръв, което се наблюдава по време на белодробен оток, дифузна фиброза (растеж на съединителна тъкан) на белодробния интерстициум (например със силикоза и азбестоза).
Ä Б вентилация и перфузионен дисбаланс възниква в нарушение на проходимостта на бронхите и / или бронхиолите, намалявайки разтегливостта на алвеолите, локално намаляване на кръвния поток в белите дробове. Такива промени се наблюдават, например, при бронхоспазъм и пневмосклероза с различен произход, белодробен емфизем, емболия или тромбоза на клоните на съдовото легло. Това води до факта, че някои райони на белите дробове са нормално вентилирани, но не са достатъчно перфузирани с кръв, някои противоположни, добре се снабдяват с кръв, но не са достатъчно проветрени. В тази връзка се открива хипоксемия в кръвта, изтичаща от белите дробове.
Ä Промени в състава на газа и рН на кръвта при респираторен тип хипоксия са представени на фиг. 25-13.
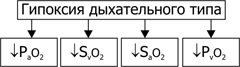
ориз. 25–13 . Промени в състава на газа и рН на кръвта по време на дихателната хипоксия
където P a o 2 и P v o 2 (индикатори за кислородно напрежение в артериалната и венозната кръв), S a o 2 и S v o 2 са индикатори за насищане с Hb в артериалната и венозната кръв.
¨ Кръвоносна хипоксия, Причината за развитието на сърдечно-съдова (кръвоносна, хемодинамична) хипоксия е недостатъчното кръвоснабдяване на тъканите и органите, което се формира на базата на хиповолемия (намаляване на общия обем на кръвта в съдовото легло и сърдечни кухини), сърдечна недостатъчност, намален тонус на съдовата стена, нарушения на микроциркулацията и нарушения на дифузията на кислород. капилярна кръв към клетките.
¨ Хемична хипоксия, Причината за развитието на кръвна (хемична) хипоксия: намаляване на ефективния кислороден капацитет на кръвта и следователно на кислородната функция. Транспортирането на кислород от белите дробове до тъканите се осъществява почти изцяло с помощта на Hb. Най-голямото количество кислород, което Hb може да пренася, е равно на 1,39 ml газообразен О2 на g Hb. Действителният транспортен капацитет на Hb се определя от количеството кислород, свързано с Hb и количеството кислород, дадено на тъканите. Когато Hb е наситен с кислород средно с 96%, кислородният капацитет на артериалната кръв (V a O 2) достига около 20% (обемни единици). При венозната кръв тази цифра е близка до 14% (обемни единици). Следователно, артериално-венозната разлика в кислорода е 6%. Хемичният тип хипоксия се характеризира с намаляване на способността на червените кръвни клетки на Hb да свързват кислород (в капилярите на белите дробове), да транспортират O 2 и да дават оптималното количество O 2 в тъканите. При хемична хипоксия реалният кислороден капацитет на кръвта може да бъде намален до 5-10% (по обем).
¨ Тъканна хипоксия, Причини за възникване на тъканна хипоксия: фактори, които намаляват ефективността на използване на кислород от тъканните клетки (обикновено в резултат на инхибиране на активността на биологичните окислителни ензими, значителна промяна във физикохимичните параметри в тъканите, инхибиране на синтеза на биологични окислителни ензими и увреждане на клетъчните мембрани) и / или конюгиране на окисление и фосфорилиране.
¨ Субстратен тип хипоксия, Причини: дефицит в клетките на субстрати на биологично окисление. В клиничната практика често се говори за глюкоза. В същото време, доставянето на кислород към клетките не е значително нарушено.
· Устойчивост на органите към хипоксия, По време на хипоксия, дисфункциите на органи и тъкани се изразяват в различна степен. Тъканта на нервната система има най-малка устойчивост към хипоксия.
Повечето хипоксии са устойчиви на кости, хрущяли, сухожилия, сухожилия. Дори в условията на тежка хипоксия в тях не се откриват значителни морфологични отклонения.
• В скелетните мускули, промени в структурата на миофибрилите, както и тяхната контрактилност, се откриват след 100–120 минути, а в миокарда - след 15-20 минути.
В бъбреците и черния дроб, морфологичните аномалии и нарушения на функцията обикновено се откриват 20-30 минути след началото на хипоксията.
of Резистентността на нервните клетки намалява в следния ред: периферни нервни възли (например в ганглиите на автономната нервна система морфологичните промени се появяват след 50—60 минути) ® гръбначен мозък ® мозъкът на мозъка ® на мозъка на полукълба. Прекратяването на оксигенацията на мозъчната кора причинява значителни структурни и функционални промени в него след 2-3 минути, в продълговатия мозък след 8-12 минути. Оттук следва, че ефектите от хипоксията за организма като цяло се определят от степента на увреждане на невроните на мозъчната кора и времето на тяхното развитие.
Един от най-важните елементи на хомеостазата на висшите животни и хората е кислородната хомеостаза. Неговата същност е създаването и поддържането на еволюционно фиксирано оптимално ниво на кислородно напрежение в структурите, осигуряващи отделянето на енергия и нейното използване.
Кислородната хомеостаза се създава и поддържа от дейността на системата, която осигурява на организма кислород, включително външно дишане, кръвообращение, кръвно, тъканно дишане и неврохуморални регулаторни механизми.
При нормални условия ефективността на биологичното окисление съответства на функционалната активност на органите и тъканите. Ако тази кореспонденция е нарушена, възниква състояние на енергиен дефицит, водещо до различни заболявания, включително смърт на тъкани. Недостатъчно енергийно снабдяване с жизнени процеси и е в основата на състоянието, наречено хипоксия.
Хипоксия (кислородно гладуване, недостиг на кислород) е типичен патологичен процес в резултат на недостатъчно биологично окисление и произтичащата от това енергийна несигурност на жизнените процеси. Тъй като редица органи и системи (дихателни органи, сърдечно-съдова система, кръв и др.) Участват в осигуряването на тъкани с кислород, дисфункцията на всяка от тези системи може да доведе до развитие на хипоксия. Дейностите на тези системи се регулират и координират от централната нервна система, предимно мозъчната кора. Следователно нарушаването на централната регулация на тези системи води и до развитие на кислородно гладуване. Хипоксията е патогенетичната основа на различни патологични състояния и заболявания. При всеки патологичен процес е налице хипоксия. Тъй като смъртта е упорито прекратяване на спонтанното кръвообращение и дишането, това означава, че в края на всяка смъртоносна болест, независимо от причините, настъпва остра хипоксия. Умирането на тялото винаги е придружено от пълна хипоксия с развитието на хипоксична некробиоза и клетъчна смърт. Киселинното гладуване често е най-близката причина за разстройството, тъй като кислородните запаси във висшите организми са ограничени: при хората приблизително 2-2,5 литра.Тези кислородни резерви, дори и напълно използвани, са достатъчни само за няколко. минути, но дисфункцията настъпва, когато все още има значително съдържание на кислород в кръвта и тъканите.
Класификация на хипоксията. (Таблица 1)
В зависимост от причините и механизмите на развитие се отличават следните основни типове хипоксия.
I. Екзогенна хипоксия, възникваща от излагане на външни фактори на системата за снабдяване с кислород - промени в съдържанието на кислород в вдишания въздух, промени в общото барометрично налягане:
а) хипоксични (хипо- и нормобарични),
б) хипероксични (хипер- и нормобарични).
2) дихателна (дихателна);
3) кръвообращението (сърдечносъдово) - исхемично и конгестивно;
4) хемичен (кръвен): анемичен и поради инактивиране на хемоглобина;
5) тъкан (първична тъкан): в нарушение на способността на тъканите да абсорбират кислород, или дисоциация на окисление и фосфорилиране (хипоксия на дисоциация).
6). Субстрат (с недостиг на субстрати).
7) Претоварване ("хипоксично натоварване") с нарастващо натоварване на системата за подаване на кислород.
8) Смесен.
Потокът от хипоксия отделя:
а) светкавица (експлозивна), с продължителност няколко десетки секунди, б) остра - десетки минути, в) подостра - часове, десетки часове, г) хронични - седмици, месеци, години.
Според разпространението има: а) обща хипоксия и б) регионална; по тежест: а) лека, б) умерена, в) тежка, г) критична (фатална) хипоксия.